Zusammenfassung
Krallenzehen sind ein häufiges Problem. Sie entwickeln sich langsam im Alter und können unangenehm sein beim Tragen von engen Schuhen. Dies kann zu Symptomen in einem oder allen der folgenden 3 Bereiche führen:
- Über den Zehen, wenn diese an den Schuhen reiben
- An den Zehenspitzen, wenn diese in die Sole gedrückt werden
- An der Basis der Zehen (Metatarsophalangeal (MTP) Gelenke), wenn diese subluxieren (Teilverschiebung des Gelenks)
Dazu kommen häufig Scherzen im Bereich des Vorderfusses (Metatarsalgie) weil bei betonten Krallenzehen die MTP Gelenke häufig subluxiert sind. Dies führt zu vermehrter Krafteinwirkung auf die Köpfchen der Metatarsalknochen.
Klinische Präsentation
Krallenzehen entstehen wegen einem angeborenen Ungleichgewicht der Muskeln. Häufig entwickeln sich Krallenzehen im Alter, vor Allem bei Vorkommen in der Familie. Krallenzehen entstehen wenn die langen Muskeln vom Bein stärker werden als die kurzen Muskeln des Fusses. Dieses Ungleichgewicht führt zu einer Flexion (Biegung) des proximalen Interphalangealgelenk (erstes Gelenk in der Zehe) und zu einer Extension (Streckung) im Metatarsalphalangealgelenk (Zehengrundgelenk), was zu der Krallenstellung führt. Dies kann auch nach einem Unfall auftreten, wenn eine Sehne verletzt wird oder wenn ein Kompartmentsyndrom vorliegt das die kurzen Muskeln des Fusses betrifft.
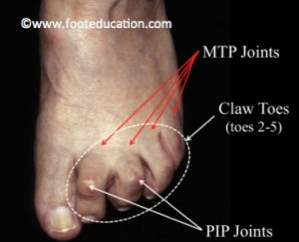
Die Krallenzehendeformität betrifft alle 4 kleinen Zehen (Zehen 2-5). Häufig tritt die Deformität am stärksten am zweiten Zeh auf. Bei genauerer Betrachtung zeigt sich jedoch meistens, dass alle kleinen Zehen betroffen sind (Abb. 1). Es ist nicht üblich, dass der grosse Zeh eine Krallenzehendeformität entwickelt, kommt jedoch unter speziellen Umständen vor, wie bei der „Charcot Marie Tooth“-Krankheit.
Der Begriff „Hammerzehe“ ist fast Synonym mit „Krallenzehe“. Der Unterschied zwischen diesen beiden besteht in der Stellung des MTP Gelenks (bei der Hammerzehe ist dieses Gelenk nicht verschoben). Klinisch ist es jedoch sehr schwierig zwischen diesen beiden zu differenzieren, also wird der Begriff häufig synonym verwendet.
Abb.1
Klinische Untersuchung
Bei der klinischen Untersuchung möchte der Arzt vor Allem die Gebiete mit der höchsten Schmerzempfindlichkeit lokalisieren. Dies gibt Hinweise auf die Ursache der Schmerzen. Ist der Zeh oben schmerzempfindlich und es hat sich Kallus gebildet, kommen die Symptome wahrscheinlich von direktem Druck von oben (dorsal) auf den Zeh. Ist der Zeh eher an der Spitze empfindlich, kann dies daher kommen, dass der Zeh in die Sole des Schuhs gedrückt wird. Daneben ist es wichtig ob die Zehen beweglich oder steif sind. Bei jedem Gelenk wird überprüft ob es noch in seine Normalposition bewegt werden kann. Die generelle Ausrichtung der Zehen, sowie sensorische und motorische Funktionen sind ebenfalls wichtig.
Behandlung
Nicht-operative Behandlung
Die meisten Krallenzehen können nicht-operativ behandelt werden. Es gibt eine Vielzahl möglicher Behandlungen, darunter:
- Pads an den involvierten Stellen verwenden. Es gibt viele kommerzielle Produkte, welche die Deformität effektiv reduzieren und die Vorsprünge polstern können.
- Schuhe mit viel Raum für die Zehen. Schuhe mit genügend Raum für die Zehen erlauben es den Zehen sich besser anzupassen und können dadurch grossen Einfluss auf die Symptome haben.
- Eine weiche orthopädische Einlage um die Zehen zu polstern kann hilfreich sein, vor allem bei Symptomen an den Zehenspitzen.
- Entfernen von schmerzhaftem Kallus. Hat sich prominenter Kallus gebildet, kann es helfen diesen zu entfernen.
- Dynamische innere Fussmuskelübungen. Dies wird angewandt, um das Fortschreiten der Deformität zu verhindern. Übungen wie etwa ein Taschentuch mit den Zehen aufheben, können helfen die Zehen beweglich zu halten.
Operative Behandlung
Eine Operation wird empfohlen, wenn die Krallenzehen nicht erfolgreich konservativ behandelt werden können. Es gibt viele mögliche Verfahren und häufig wird eine Kombination angewandt. Da der Deformität ein Ungleichgewicht der Muskeln zugrunde liegt, kann es nötig sein ein Sehnentransfer oder eine Sehnenverlängerung durchzuführen um gute Langzeitergebnisse zu erhalten und das Risiko eines Wiederauftretens zu verringern. Zu den häufig angewandten Verfahren gehören:
- Begradigung der Zehe (Proximales Interphalangeal (PIP) Gelenk Resektion). Gibt es eine steife Deformität im PIP Gelenk (der erste Hügel auf dem Zeh), kann dieses Gelenk entfernt oder in einer gestreckten Position mit einem Draht fixiert werden. Dieses Gelenk wird häufig nicht komplett verknöchern, aber auch fibröses Narbengewebe in gestreckter Position hilft.
- MTP Gelenk (Zehengrundgelenk) Kapsel-Durchtrennung. Weil das MTP Gelenk nach oben gekrümmt ist, versteift häufig der obere Teil der Gelenkkapsel. Um den Zeh wieder in seine normale Position zu bekommen, kann es nötig sein, dieses versteifte Gewebe zu lösen. Das MTP Gelenk wird dazu temporär mit einem Draht in seiner neuen, geraden Stellung fixiert.
- Sehnenverlängerung der Extensoren. Häufig sind die Sehnen, welche die Zehen nach oben ziehen (Sehnen des langen Zehenstrecker-Muskels) verkürzt. Diese Sehnen werden verlängert, damit die Zehen in ihre normale Position fallen können.
- Beuge-Sehnen-Transfer [Girdlestone-Taylor]. Bei diesem Verfahren wird eine Sehne, welche die Zehen nach unten zieht (die Sehne des langen Zehenbeuger-Muskels) an der Zehenspitze gelöst und nach oben an die Zehe transferiert (dorsaler Aspekt der proximalen Phalanx). Dabei soll eine der Kräfte, welche für die Deformität verantwortlich ist, in eine Kraft umgewandelt werden, welche die Deformität korrigiert. Dies führt zu einer guten Verbesserung der Zehenstellung, ist aber auch ein relativ aufwendiges Verfahren.
Erholung nach der Operation
Die Erholungsphase nach einer Operation an den Zehen dauert häufig länger als es der Patient erwartet. Während der Heilung kommt es zu einem erhöhten Blutfluss in die betroffenen Zehen. Dies verursacht eine Schwellung und Schmerzen und kann mehrere Wochen bis Monate andauern. Die Schwellung und Steifheit in den Zehen bestehen in der Regel bis 4-6 Monate nach der Operation. Der Patient sollte sich darauf einstellen, seine Aktivitäten für diese Zeit einzuschränken.
Mögliche Komplikationen
Generelle Komplikationen
Bei einer Zehenoperation können die Üblichen post-operativen Komplikationen auftreten. Dazu gehören:
- Wundheilungsstörungen
- Infektionen
- Ausbleibende Knochenheilung (wenn das PIP-Gelenk versteift wird)
- Nervenschäden an den Nerven welche die Zehenspitzen sensibel verorgen
- Tiefe Venenthrombose (TVT) – sehr selten
- Lungenembolie (LE) – sehr selten
Spezifische Komplikationen
Komplikationen die speziell bei Zehenoperationen vorkommen beinhalten:
- Ausheilung in Fehlstellung: Es kommt häufig vor, dass die Zehen nicht in perfekt gerader Stellung verheilen. Eine geringe Fehlstellung ist hauptsächlich ein kosmetisches Problem, weshalb Chirurgen Patienten von der Operation abraten, wenn sie sich wegen kosmetischer Aspekte Sorgen machen. In schweren Fällen mit grober Fehlstellung kann eine erneute Operation nötig sein.
- Wiederauftreten der Deformität: Es kann vorkommen, dass die Deformität nicht komplett korrigiert werden konnte oder die Deformität kann wieder auftreten.
- Verlust der Blutzufuhr zur Zehenspitze. Die Blutversorgung der Zehenspitze ist dürftig. Es gibt zwei kleine Arterien (eine auf jeder Seite der Zehe), welche die Zehenspitze mit Blut versorgen. Es ist nicht selten, dass eine davon fehlt. Geht die Blutversorgung der Zehenspitze verloren, stirbt das Gewebe ab und es kann nötig sein einen Teil der Zehe oder die ganze Zehe zu amputieren.
Editiert von Arno Frigg, MD am 25. März 2013